Некритичное состояние
Острый нож оптимизации
В ЦЭПР упрекают Минздрав РФ в проводимой в стране с 2000-х годов политике оптимизации, которая привела к беспрецедентному сокращению сети роддомов, сжатию инфраструктуры родовспоможения и к выстраиванию трехуровневой системы в этом сегменте. В некоторых субъектах РФ почти не осталось районных роддомов, во многих населенных пунктах теперь до ближайшего роддома 200-300 километров. Сокращение коснулось женских консультаций, детских поликлиник и отделений. «С одной стороны, перенос фактически всей нагрузки на крупные роддома, расположенные в столицах регионов, и перинатальные центры уменьшил риски осложнений и смертельных исходов в процессе родовспоможения: в целом по России снизилась материнская смертность, снизился коэффициент перинатальной смертности. Однако, с другой стороны, политика оптимизации привела к беспрецедентному сокращению сети роддомов в стране», - отмечают авторы доклада.
По числу больничных коек для беременных и рожениц современная Россия уступает РСФСР предвоенных лет. Их количество сопоставимо с показателем 1945 года (62,9 тыс.), когда социальная инфраструктура страны лежала в руинах. Число ФАПов с 2000 по 2015 год сократилось на 23,1% – с 44,6 до 34,3 тыс. (в РСФСР в 1945 году работали 31,4 тыс. фельдшерских, фельдшерско-акушерских и акушерских пунктов, а в 1956-м – уже 43,4 тыс.). С 16 до 14,3 тыс. уменьшилось количество женских консультаций, детских поликлиник, отделений (кабинетов).
Число больничных коек для беременных женщин и рожениц, тысяч
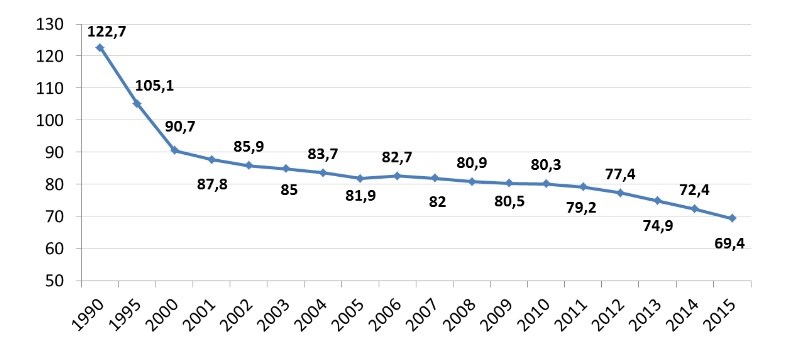 Источник: Росстат
Источник: Росстат
Правда, специалисты в области общественного здравоохранения не расценивают эту ситуацию как повод для беспокойства. «В СССР коечный фонд изначально был раздут практически по всем медицинским профилям. Причем упор делался именно на стационарную помощь. Тогда как поликлиники, наоборот, были недофинансированы. То, что происходит сейчас, вполне укладывается в тенденцию к сокращению сроков стационарного лечения и сегмента стационарной помощи в целом», - пояснил порталу Medvestnik.ru председатель правления общественной организации «Ассоциация «Здоровые регионы» Алексей Шабашов.
По его словам, при раздутом коечном фонде его нужно нагружать, чтобы эти койки окупались. И далеко не всегда при этом госпитализации, например, при столь популярном у российских гинекологов «сохранении» оправданы. «Со всевозможными угрозами молодых женщин госпитализируют на длительные сроки, в основном назначая им режим, питание и витамины. То есть к ним применяют технологии сохранения беременности, надежных доказательств эффективности которых, мягко говоря, не существует», - отмечает он.
Загнать за Можай
Авторы доклада апеллируют к тому, что при сокращениях не учитываются многие обстоятельства: например, наличие на момент родов у женщины малолетних детей или значительное увеличение времени пути ввиду дорожных условий вроде гололедицы или снегопада. В пример приводится угроза закрытия акушерского отделения ГБУЗ МО «Можайская ЦРБ», против чего протестуют жители и представители медицинского сообщества этого района Московской области, где проживают 136,8 тыс. человек. Можайская ЦРБ принадлежит ко второму уровню системы оказания медицинской помощи, лишь родильное отделение до сих пор относится к первому, предполагающему прием простых родов и нагрузку менее 500 родов в год. Отделение имеет хорошую статистику работы (в 2016 году проведены 891 роды, материнская смертность составила 0%, перинатальная – 2,4%). Но, по информации сотрудников больницы, несмотря на протесты, родильное отделение планируется либо полностью ликвидировать, либо существенно сократить, оставив всего несколько коек, и только для рожениц с нормальной беременностью и категорически без патологий. Всем остальным придется рожать в новом перинатальном центре в Наро-Фоминске в 67 км от Можайска.
По информации пациентов роддома, сейчас там осуществляется родоразрешение беременных лишь без акушерской экстрагенитальной патологии – таких лишь 8% от общего числа рожениц. В связи с этим уже принято решение о сокращении коек роддома до 15, что с высокой вероятностью приведет к сокращению персонала, утечке квалифицированных кадров и снижению уровня и доступности медицинской помощи населению в Можайском районе.
В докладе приводится статистика по субъектам РФ. Так, в Тверской области за пределами административного центра осталось лишь два роддома (в Ржеве и Вышнем Волочке), в Ярославской – три (в Рыбинске, Переславле-Залесском и Ростове Великом). В Волгоградской области за пределами Волгограда и его города-спутника Волжского «в живых» лишь 5 роддомов из ранее существовавших 33 отделений. За местное родильное отделение беспокоятся жители Фрязино – перинатальный центр строится в соседнем Щелкове. Аналогичная ситуация в Воскресенске – открытие центра ожидается в соседней Коломне.
Количество не переходит в качество
Специалисты призывают не передергивать. «Бессмысленно содержать так называемый колхозный родильный дом на одну койку с акушеркой. В нем нет даже врача, соответственно процент осложнений неизмеримо выше. Конечно, рожать там можно, но насколько качественной будет такая помощь? Да и зачем, если получить современную медицинскую помощь можно в часе езды. Раньше женщина лежала в стационаре после родов неделю, 10 дней, а сейчас три-четыре дня. И, как вы понимаете, коечный фонд тоже существенно уменьшился там, где это было возможно», - сообщил порталу Medvestnik.ru президент Российского общества акушеров-гинекологов, академик Владимир Серов.
К тому же на фоне общего развития медицины, технического переоснащения роддомов специалисты системы здравоохранения апеллируют к тому, что сама медицинская помощь при родах стала более качественной. Материнская смертность в России с 2000 по 2015 год снизилась почти в 4 раза – с 39,7 до 10,1 случая на 100 000 родившихся живыми детей. В итоге сейчас Россия приблизилась по уровню материнской смертности к большинству развитых стран, где норма составляет 6-9 случаев на 100 000 родов живых новорожденных (Великобритания – 9, Канада – 7, Германия – 6 и т.д.). Коэффициент перинатальной смертности (на 1000 родившихся живыми и мертвыми) за этот период снизился на 37,1% – с 13,18 до 8,29 случая.
Материнская смертность, случаев на 100 000 родов живых детей
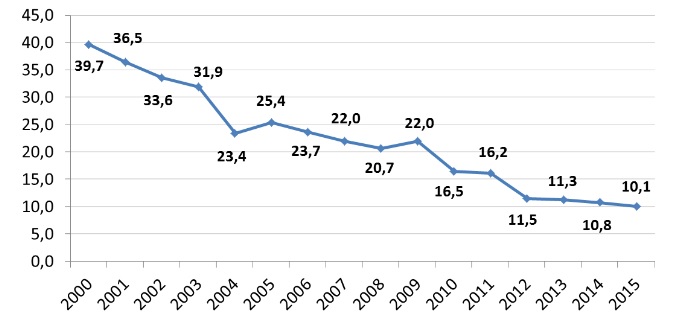
Источник: Росстат
В некоторых субъектах, как неоднократно сообщала директор Департамента медицинской помощи детям и службы родовспоможения Минздрава РФ Елена Байбарина, показатель перинатальной смертности уже вообще приближается к западноевропейским показателям – 6 случаев на 1000 новорожденных. Правда, сами статистические показатели распределяются неравномерно. В 2015 году уровень материнской смертности варьировался от 0 в 20 регионах до 57 умерших на 100 тысяч родившихся живыми в Магаданской области. Крайне высокой материнская смертность в 2015 году была также в Томской области (48), Республике Бурятия и Орловской области (по 35 умерших от осложнений беременности, родов и послеродового периода на 100 тысяч родившихся живыми).
По данным, которые приводили проанализировавшие ситуацию с роддомами в регионах в 2015 году эксперты ОНФ, врачи на местах отмечают заметный рост числа детей с ДЦП и другими диагнозами, причина которых - некачественное родовспоможение. И связывают они это именно с сокращением количества акушерских коек. Как сообщала тогда еще член регионального штаба ОНФ в Пензенской области, председатель регионального отделения Всероссийского общественного движения «Матери России», а теперь детский омбудсмен Анна Кузнецова, в Пензенской области за пять лет до начала реструктуризации здравоохранения не было роста случаев рождения детей с ДЦП, наоборот, шло снижение. Но в 2014 году их число резко выросло до 80 случаев с 53 случаев в 2013 году. Растет число домашних родов и случаев, когда женщин просто не успевают довезти до роддома из-за больших расстояний и роды приходится принимать в дороге.
Два лаптя по карте
Как говорит Владимир Серов, решение о реструктуризации родовспомогательной сети не принимается без учета инфраструктурных факторов. Сокращение поликлиник и женских консультаций может быть связано с тем, что их просто укрупняют. То есть де-юре, на бумаге, как отдельное юридическое лицо их больше нет, но де-факто помощь по-прежнему оказывается. Но, конечно, там, где совсем не обойтись без медицинской помощи на местах, ФАП оставляют. «В Европе распространены небольшие частные родильные дома. Там принимается всего 100 родов в год, а то и меньше. Разница в том, что при таком роддоме дежурят и в случае необходимости могут приехать любые узкие специалисты, это всего 15 минут езды. Однако наша страна из-за расстояний не может иметь такую концентрированную сеть, как в Европе», - уточняет он.
Некоторые эксперты считают, что родильные дома, как наследие советского прошлого, вообще не имеют права на существование. «Самый идеальный для женщины вариант – это родильное отделение при многопрофильной больнице. Перинатальный центр, как отдельное учреждение, хорош тем, что там есть все для новорожденного. Но там нет широкого пула узких специалистов, а они могут быть нужны, - говорит Владимир Серов. - Если родильное отделение функционирует при крупной больнице, нет проблем с дежурной реанимационной бригадой, анестезиологом-реаниматологом, хирургом, запасом крови. В небольших роддомах всего этого просто нет, и в экстренной ситуации теряется драгоценное время».
Персоны



















Нет комментариев
Комментариев: